Un indicator bun al felului în care puteau face faţă sistemele de sănătate la momentul zero al pandemiei este numărul iniţial de paturi raportat la populaţie.
Astfel, Germania avea cele mai multe paturi de spital per capita (în 2018) cu 8 paturi la 1.000 de locuitori, urmată de Bulgaria şi Austria. Majoritatea ţărilor europene au între 3 şi 7 paturi la mia de locuitori, dar numerele sunt mai mici în Suedia, Danemarca, Islanda şi Marea Britanie.
Rata de ocupare a acestor paturi oferă, de asemenea, informaţii esenţiale pentru a evalua capacitatea spitalelor. În contextul actual, o rată înaltă de ocupare arată capacitatea limitată a unui sistem de a gestiona creşteri neaşteptate ale numărului de pacienţi care necesită spitalizarea.
În 2018, rata de ocupare a paturilor de îngrijire acută era, în medie, de 73% în ţările europene, dar urca la 91% în Irlanda şi puţin peste 80% în Portugalia, Belgia şi Malta.
Capacitatea ATI în Europa, înainte de pandemie
Chiar mai importantă decât numărul de paturi totale însă este capacitatea din terapiile intensive, pentru că o proporţie semnificativă din pacienţii infectaţi cu COVID-19 au necesitat îngrijire specializată în ATI. Numărul de paturi ATI, echipate cu monitoare şi ventilatoare, este probabil cel mai important indicator al capacităţii unui sistem de sănătate de a face faţă unei crize atât de mari cum e pandemia de COVID.
O analiză OCDE, a celor mai recente date publice, arată că, înainte de criza COVID-19, capacitatea ATI, în 17 ţări europene, varia de la 34 paturi ATI la 100.000 de locuitori în Germania până la 5 paturi ATI la 100.000 de locuitori în Irlanda.
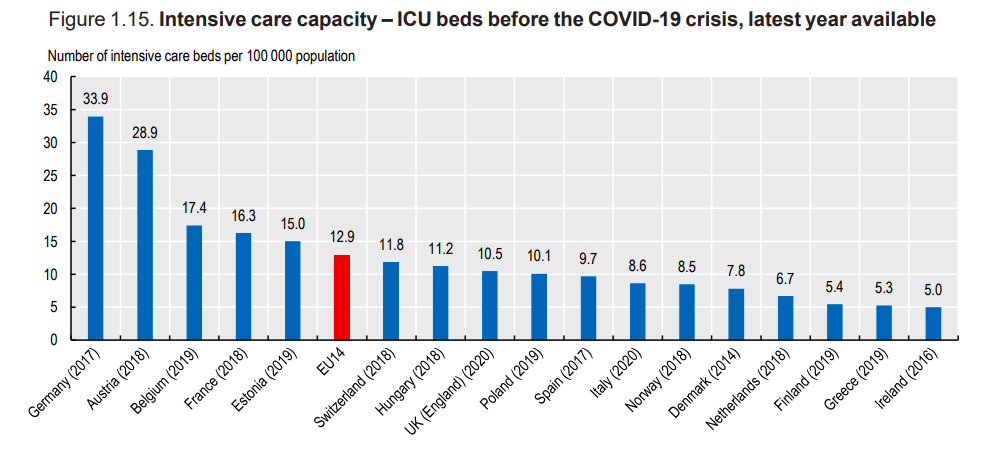
Combinând datele privind numărul zilnic maxim de pacienţi COVID-19 internaţi pe paturi ATI, în prima jumătate a lui 2020, cu estimări ale numărului total de paturi ATI, putem căpăta o imagine şi mai clară a rezilienţei sistemelor europene de sănătate.
La vârful epidemiei în Italia, în prima parte din 2020, echivalentul a 80% din paturile ATI disponibile precriză erau ocupate de pacienţi COVID-19. Pentru Belgia, Irlanda şi Franţa, procentul echivalent este de aproximativ 65% din numărul obişnuit de paturi ATI. Aceste procente sugerează că şi în sistemele vestice, capacitatea ATI a fost împinsă mult peste limită, mai arată raportul OCDE.
Spitale de campanie create de Armată
Ca răspuns la presiunea pusă pe spitale şi mai ales pe paturile de ATI, multe guverne europene au implementat politici pentru a creşte capacitatea.
De exemplu, în Estonia, Franţa, Ungaria, Italia, Slovenia şi Spania, la fel ca în România, armata a ajutat să se creeze spitale de campanie.
De pildă, primul spital mobil creat de baza militară Edvard Peperk în Ljubljana poate găzdui până la 120 de pacienţi la terapie intensivă.
Spitale de campanie sau modulare au fost create şi în Croaţia, Cipru, Germania, Grecia, Luxemburg, Portugalia sau Marea Britanie. Este una dintre cele mai populare soluţii pentru creşterea capacităţii ATI.
Saloane și clinici generaliste transformate în ATI
Cele mai multe din ţările europene şi-au transformat mai multe saloane şi clinici generaliste în saloane de terapie intensivă. În plus, multe ţări au amânat intervenţiile chirurgicale opţionale pentru a elibera cea mai mare cantitate de paturi de spital în gestionarea pandemiei.
Astfel de politici au crescut semnificativ capacitatea în aceste ţări. De exemplu:
- Belgia şi-a creat aşa 759 de paturi ATI suplimentare (deci cu 6,6 în plus la nivel populaţional) de la începutul crizei de COVID până la sfârşitul anului trecut.
- Irlanda are cu 399 de paturi ATI în plus – 8,1 paturi extra la 100.000 de locuitori.
- În regiunea Lombardia din Italia, transformarea saloanelor generaliste în terapii intensive a crescut capacitatea ATI cu 376 paturi.
O provocare continuă rămâne însă asigurarea unui personal medical adecvat terapiilor intensive create.
Cum a procedat România
România nu a crescut semnificativ numărul de paturi raportate la populaţie, dar a crescut exponenţial numărul de paturi ATI dotate corespunzător.
În martie 2020 existau aproximativ 1.300 de paturi ATI adulţi, dotate cu ventilatoare mecanice, iar în noiembrie 2020 erau peste 2.252 astfel de paturi. Numărul total de paturi de terapie intensivă era de aproximativ 4.000 şi la începutul pandemiei, şi astăzi.
Premierul Florin Cîțu a declarat, la finalul ședinței de guvern de ieri, că: „până duminică există toate premisele să ajungem la ținta de 1.600 de paturi și se fac planuri pentru a ajunge la 1.800 de paturi. Este o luptă pe care o ducem zi de zi.”
România a apelat și la unități mobile de ATI, cumpărate din Turcia, fiind singura țară din UE care a recurs la această soluție.
Aceste TIR-uri au avut însă probleme. La Institutul „Marius Nasta” din Capitală, în februarie, s-a defectat un ventilator din TIR-ul ATI, pacienții fiind toți transferați în secții din spital, iar luni, 12 aprilie, 3 pacienți COVID au murit după o pană de oxigen la TIR-ul ATI de la Spitalul „Victor Babeș” din București.
Medicul Dorel Săndesc, vicepreședintele Asociației de Terapie Intensivă în România, spunea, în martie, că la trei spitale din Timișoara s-au defectat, pe rând, toate TIR-urile aduse de SMURD. Iar probleme cu TIR-ul ATI au fost semnalate și la Ploiești.
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2021/04/tir-ati-dsu-1024x682.jpg)
Țările care au cerut ajutor de la vecini
Au fost şi exemple încurajatoare în care ţările şi-au oferit reciproc sprijinul. De exemplu, unii pacienţi din spitalele supraîncărcate din estul Franţei au fost transferaţi cu trenul în Austria, Germania, Luxemburg sau Elveţia.
La începutul lunii martie, Republica Cehă a cerut Germaniei, Elveţiei şi Poloniei să preia câteva zeci de bolnavi COVID, deoarece situaţia în spitalele sale ajunsese într-un prag critic, scria Reuters.
În Cehia erau internaţi, la acel moment, 8.153 de pacienţi COVID, din care 1.735 necesitau îngrijiri în terapie intensivă, iar sistemul ceh era copleşit. Ţara avea libere sub 13% din totalul paturilor ATI, în ciuda faptului că sistase toate operaţiile non-urgente.
Cea mai mare problemă o reprezenta şi aici lipsa personalului. „În condiţii normale, avem două asistente la 10 pacienţi. Astăzi, avem 15 pacienţi la o asistentă”, spunea Jan Dudra, director adjunct la un spital dintr-o regiune sever afectată, citat de Reuters.
Parteneriate cu spitalele private pentru a creşte capacitatea ATI
În general, cele mai importante politici adoptate de ţările europene pentru a maximiza capacitatea ATI în timpul crizei au fost:
- transformarea sistematică a altor saloane în ATI – cel puţin 24 din ţările europene au făcut asta pe parcursul anului 2020;
- crearea de spitale de campanie – cel puţin în 14 ţări;
- transferul pacienţilor către localităţi cu locuri libere – cel puţin 8 din ţările incluse în raportul OCDE;
- parteneriate cu spitale private: 11 din 31 de ţări.
Ţările care au încheiat parteneriate cu spitalele private în 2020 pentru a creşte capacitatea de terapie intensivă sunt Belgia, Bulgaria, Danemarca, Franţa, Grecia, Irlanda, Letonia, Portugalia, Spania, Suedia, Marea Britanie și Elveţia.
În România, spitalele private au intrat în circuit târziu
În România, astfel de parteneriate nu au fost implementate deloc până la sfârşitul anului trecut, deşi, încă din martie 2020, „Planul Alb” detalia felul în care spitalele private, inclusiv terapiile intensive din acestea, urmau să fie integrate în eforturile de combatere a pandemiei.
Abia în decembrie anul trecut, Spitalul Metropolitan Monza a intrat în reţeaua COVID cu 30 de paturi ATI. În ţară mai sunt în acest moment două spitale private care contribuie cu paturi de terapie intensivă COVID: Spitalul „Caritas” din Roşiori şi „Pelican” din Oradea.
Pe lângă acestea, mai sunt spitale private care au contribuit sau contribuie la nivel local cu gestionarea cazurilor COVID, precum Spitalul „Sfânta Sofia” din Prahova, „Dentirad Hospital” – tot din Prahova, „Medicover” Oradea, „Medlife” Arad. Cele mai mari lanţuri de spitale private din ţară au lipsit aproape cu desăvârşire din gestionarea pandemiei, chiar dacă primăvara trecută Patronatul Furnizorilor de Servicii Medicale promitea cel puţin 250 de paturi ATI.
Ungaria: prea puțin personal
În Ungaria, limitele unităţilor de terapie intensivă au fost deja întinse la maximum încă de luna trecută.
Colegiul Medicilor ungarspune că 90% dintre pacienţii COVID care ajung să necesite ventilarea mecanică nu supravieţuiesc, dar alţi specialişti din Ungaria spun că, de fapt, rata supravieţuirii este undeva la 40%.
Până la finalul lui martie 2021, numărul bolnavilor COVID pe ventilatoare urcase la aproximativ 1.500. Cea mai mare problemă o reprezintă lipsa personalului medical pentru secţiile de terapie intensivă, care funcţionează deja mult peste capacitatea normală.
Ágnes Daróczy-Gaál, vicepreşedinta Sindicatului Doctorilor Maghiari, a declarat pentru ATV că, din moment ce sistemul de sănătate are probleme aşa mari din lipsă de personal, cu cât mai mulţi oameni sunt internaţi, cu atât sunt mai mici şansele individuale de supravieţuire.
Dacă sunt 50 de paturi într-o unitate de terapie intensivă, dar personal suficient doar pentru 15 oameni, atunci fiecare pacient internat în plus pe celelalte 35 de paturi deteriorează şansele de supravieţuire ale primilor 15. (…) Putem umple cu pacienţi cele 50 de paturi, dar asta va însemna: 50 de oameni întinşi pe 50 de paturi, fiecare cu 2-3% şanse de supravieţuire.
Ágnes Daróczy-Gaál, preşedintele Sindicatului Doctorului Maghiari:
Apel la studenți și voluntari, pentru a compensa lipsa personalului
Încă de la sfârşitul lunii martie, Ungaria a atins recorduri negative privind rata deceselor per capita, cu toate că este în topul ţărilor europene la capitolul vaccinare, apelând şi la serurile rus şi chinezesc.
Personalul medical nu mai făcea faţă celor 12.000 de bolnavi COVID internaţi simultan, așa că unele spitale maghiare au început să folosească studenţi la medicină şi voluntari pentru a asista în saloanele COVID-19 şi oferă training celor care nu au deloc experienţă medicală, scrie The New York Times.
Majoritatea saloanelor de spital au devenit saloane COVID, unităţile de terapie intensivă sunt încărcate exponenţial, sălile de operaţie s-au închis şi ventilatoarele sunt ocupate de pacienţi COVID care luptă pentru vieţile lor. Nu mai avem suficient personal şi spitalele caută voluntari să ne ajute.
Colegiul Medicilor din Ungaria, într-un comunicat dat la finalul lunii martie:
Şi în Germania, capacitatea ATI este la limită
Al treilea val al pandemiei a scos în faţă problema insuficienţei paturilor de terapie intensivă și în Germania. Ţara se apropie de atingerea limitei maxime, avertizează mai multe voci ale comunităţii medicale de-aici.
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2021/02/w56710289.jpg)
În primul val al pandemiei, Asociaţia Germană pentru Terapie Intensivă şi Medicină de Urgenţă (DIVI) a înfiinţat un registru central care notează şi publică zilnic situaţia în spitale şi mai ales din unităţile de terapie intensivă.
O privire la harta actuală arată că situaţia este, din nou, critică în unele localităţi, ceea ce înseamnă că sunt libere sub 10% din paturile de terapie intensivă – iar în cazuri punctuale, nu mai sunt deloc paturi libere.
Rezervă de urgență de 10.000 paturi ATI
„Fiecare zi contează; avem nevoie de o carantină strictă de două sau trei săptămâni pentru a scădea numărul de cazuri şi a obţine mai mult timp pentru campania de vaccinare”, a spus, într-o conferinţă de presă, preşedintele DIVI, Gernot Marx. DIVI este Asociația Interdisciplinară Germană de Medicină de Urgență și Terapie Intensivă.
În cifre absolute, aproximativ 4.500 de oameni primesc tratament pentru COVID-19 în unităţi de terapie intensivă, potrivit registrului DIVI. Peste 50% din aceştia sunt conectaţi la ventilatoare, scrie Deutsche Welle.
Potrivit registrului DIVI, spitalele germane menţin în prezent aproximativ 24.000 de paturi ATI. Anul trecut erau în jur de 30.000. Pe lângă acestea, germanii au şi o rezervă de urgenţă de aproximativ 10.000 de paturi ATI, care pot fi alocate în maxim şapte zile, cu preţul reducerii activităţii cotidiene a spitalelor. În acest moment, cam 3.000 din aceste paturi rămân libere.

:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_2cd96b6319e816b58293904327875020.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_a57a217653c94b9e5283595ea068becb.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_539861709a48493e45c2b234ee9829bc.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_4e73cd218a1107f4950fa62dbc2e9206.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_e2dc9ebbe64267a518ed88a0aa1e8d74.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_0ce8a0f7aa85e3dfb6b0a2d15e04cd6c.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/50_ea48cdb728b4d42e7dd54c8453713add.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/281_470dcc65778cc5b50b804af164a65502.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/153_86304c9220e533779ee4353343ab1543.webp)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/233_36b135ac6424bc9f4169fdc79251f506.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/253_e5c3e8d6e6652c89d2a70fc2b1ec71fc.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/197_8dacdaeca23bbd0a3bfdd3f8e159682f.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/284_2a38f302ddac6810e4919ca05f96dba0.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/275_cdc405878774fb05c48bf5542371db33.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/274_7e936fdbb4a25bd9ec923675e0e29a95.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/274_032ace652625d0c873d399401f9d1ee4.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/288_86ab12369ac6b86fa00c5064e12324e2.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/16_b300e57ca2b531de91ff19e98f2e7b7b.jpg)

:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2019/07/alexandra-nistoroiu-opinii.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2021/04/intensive-care-h56778910.jpg)
:quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/204_ee0474c464a0710137e1581d11967fac.png)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/204_5b76e429164796c9b0073084b1581500.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/noaptea-muzeelor-2026--foto-eli-driu-e1779565251545.jpg)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/un-urs-a-intrat-intr-un-hotel-din-poiana-brasov-iar-angajatii-au-stat-de-paza-toata-noaptea--foto-captura-video.png)
:quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/276_06f23e1b52d2170c77bfcff77b6945db.png)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/joc-imunitate-23-05-2-scaled.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/01/simona-gherghe-prezinta-mireasa-sezonul-13.jpg)
:quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/172_ca80998db4a3dfcb9ab1fc8fea601b0f.png)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/172_d9cac19f1e9949c40267f4d143a769e4.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/179_e4919706ecd771b5d1767e84e9c68c5e.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/179_c0d3e82cfda0797792c22192eba6a442.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/03/cristian-tudor-popescu-si-a-enervat-cititorii-dupa-ce-a-spus-ca-nicusor-dan-este-prost-si-inapoiat-mintal-e1772831843707.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2021/01/hepta4770859.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/289_36909b0c8d06d1c07c1a5eae7e8992c2.webp)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/255_5eaac5dd5a1a170321f29e0f20fe3e9d.webp)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/horoscop-24-mai-2026.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/de-ce-trebuie-curatate-caloriferele-imediat-dupa-oprirea-caldurii--foto-getty-images-scaled-e1779559364586.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/o-badanta-beata-prinsa-in-timp-ce-incerca-sa-stranga-de-gat-batranul-pe-care-il-ingrijea--imagine-cu-caracter-ilustrativ--foto-profimedia-e1779541095643.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/serpii-au-invadat-gospodariile-din-serbia--imagine-cu-caracter-ilustrativ--foto-getty-images-scaled-e1779539462896.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/tinte-blugi-buzunare.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/de-ce-se-aude-un-bazait-in-prize-sau-intrerupatoare.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/usa-cuptorului.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/visezi-zebra.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/ilie-bolojan-explica-de-ce-romania-nu-poate-creste-viteza-pe-calea-ferata-si-sa-reduca-intarzierile-trenurilor--noi-bani-pierduti-din-pnrr-e1779550897433.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/imagini-false-cu-haos-pe-strazi-inaintea-concertului-lui-max-korzh-din-bucuresti-distribuite-pe-retelele-de-socializare--jandarmeria-produc-panica.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/masini-cluj-semafor-rosu-e1779545081746.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/1--pavel-brailamagic-carpet-over-the-grand-canaldrone-carpet-2026photo-creditson-the-second-and-thousand-night-archive-copy.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/slugarnicie--foto-ilustrativ-shutterstock1147812536.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/de-ce-nicusor-dan-are-un-an-de-mandat-si-nu-a-schimbat-sefii-sri-si-sie--ludovic-orban-este-impachetat-de-serviciile-secrete-e1778474160433.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/sondaj-parlamentare-psd-pnl-aur.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2026/05/transparenta-banilor-ong-urilor--foto-ilustrativ-shutterstock-gemini2.jpg)
Loghează-te în contul tău pentru a adăuga comentarii și a te alătura dialogului.